פרופ' שוקי שמר, יו"ר אסותא מרכזיים רפואיים, קרא בחודשים האחרונים הספדים על בית החולים אסותא אשדוד, ולבו נחמץ. מה שגרם לו לשבור את שתיקתו היא הקביעה שאסותא אשדוד הוא בית חולים מיותר, שנולד לכאורה בחטא. שמר מוביל את אסותא כבר שנים רבות, בהצלחה רבה. הוא שימש כמנכ"ל משרד הבריאות וגם כמנכ"ל קופת חולים מכבי, ולכן מכיר את כל שרשרת זרימת הכסף במערכת: מהרגולטור, דרך קופות החולים ועד לבתי החולים.
ביולי 2018, שנה בלבד לאחר פתיחתו, צבר אסותא אשדוד גירעון כבד של 150 מיליון שקל. הגירעונות הכבדים הובילו לביקורת חריפה על התנהלות אסותא בכל הקשור להקמת בית החולים ותפעולו לאחר שהמדינה, בהתאם לחוזה ההקמה, תקצבה את הקמת בית החולים בכ-900 מיליון שקל. פרופ' שמר הודף את כל הביקורות ואומר: מדובר בפרויקט מוצלח.
נכשלתם בניהול ההקמה והתפעול של אסותא אשדוד?
"לא רק שאני לא מתחרט על הקמת בית החולים, נהפוך הוא: אנחנו גאים מאוד שלקחנו את האתגר הלאומי בהקמת בית החולים באשדוד".
ובכל זאת, המספרים לא טובים.
"אסותא אשדוד הוא מקרה בוחן דרמטי של המדינה, וכדאי לכל המבקרים להבין את המצב. מדינת ישראל, המשוועת לתוספת מיטות אשפוז, לא השכילה להקים בית חולים חדש בישראל זה 40 שנה. מחקרים בעולם ובישראל מראים שגודל בית חולים אופטימלי הוא בין 600 ל-1,000 מיטות. כיצד קרה שאוכלוסיית המדינה גדלה כמעט פי 3 במספר התושבים תוך ארבעה עשורים ולא נבנו בתי חולים אחרים?".
אז למה הסכמתם לקחת את המכרז כשהוא נוקב רק ב-300 מיטות אשפוז - מאות מיטות פחות ממה שאתה מתאר כגודל אופטימילי?
"אני רוצה להזכיר שממשלת ישראל החליטה על הקמת בית החולים אסותא אשדוד ב-2002, והמכרז להקמתו הוצג ב-2011 לאתר מאבק ציבורי רב-עוצמה וממושך. הגופים שניגשו למכרז משכו את הצעתם לגשת למכרז, ואסותא מרכזים רפואיים - חברה 'פרטית', בבעלות ציבורית מלאה של מכבי שירותי בריאות, נטלה על עצמה את השליחות הציבורית להקמתו. מלכתחילה היה ברור שבית החולים לא יישא רווחים, וגם בחוק ובתנאי המכרז יש הבטחה של ממשלת ישראל לסייע לבית החולים כמו לכל בתי החולים הציבוריים האחרים. אנחנו עכשיו בדיונים עם משרד הבריאות ואני מקווה שנגיע להבנות על הגדלת מיטות האשפוז".
"אנשים לא טיפלו בבעיות שלהם בגלל המרחק"
פרופ' שמר שולל את התהייה האם תקציב ההקמה היה בזבזני מדי. "ממש לא", הוא אומר. "הקמת בית החולים באשדוד נוהלה בצורה מעוררת הערכה. הבעיה התקציבית של בית החולים לא קשורה בתקציב הקמתו אלא בתקציב תפעולו. עלות הקמת מיטה חדשה בבית החולים חדש היא כ-3.5 מיליון שקל ועלות החזקת מיטה כ-2.5-2 מיליון שקל. בית החולים הוקם בקפידה רבה בבחינה של מקורות התקציב והשימושים בו - כ-11 אלף שקל למ"ר מול הקמת בתי חולים אחרים בעלות של 12.5 אלף שקל למ"ר. זה דבר שזכה לשבחים רבים גם מגורמי רגולציה במשרד הבריאות ובמשרד האוצר".
מה עם הוצאות התפעול שלכם - ייתכן שהן היו גבוהות מדי? שהשכר שבו קלטתם רופאים ואחיות היה גבוה מדי?
"גם הטענות הללו אינן נכונות. הבעיה התקציבית שנוצרה בתפעול בית החולים אינה ייחודית לו והיא מאפיינת את כל בתי החולים בישראל, שהגירעון התפעולי שלהם נע בין 200 ל-400 מיליון שקל לשנה. הדבר הנובע מכללי תמחור ישנים שקובעים משרד האוצר והבריאות, שאף גוף כלכלי מסחרי בעולם לא היה עומד בהם" (כוונתו של שמר להסדרי ה'קאפ', הסדרים בין קופות החולים לבתי החולים שכל מנהלי בתי החולים מתלוננים עליהם, א"צ).
היה מי שאמר שאסותא אשדוד מיותר ובכלל לא היה צורך בהקמתו.
"זו טענה שמקוממת אותי מאוד, במיוחד כשמדובר בפריפריה רפואית. בית החולים מטפל באוכלוסיית אשדוד המונה כ-250 אלף תושבים וגדלה בהתמדה. זאת לצד 250-150 אלף תושבים נוספים ביישובי הסביבה. מבין עשר הערים הגדולות בישראל אשדוד הייתה היחידה ללא בית חולים. לשם השוואה, בחיפה (כ-280 אלף תושבים) יש 1,800מיטות אשפוז בשלושה בתי חולים עם נגישות פיזית גבוהה ויכולת למתן מענה דחוף תוך פרקי זמן ראויים. מכאן שגם לאחר הקמת בית החולים באשדוד המענה לצורכי אשפוז נותר חלקי ודורש גידול משמעותי. אז איך אפשר לומר שבית החולים באשדוד מיותר ושאין בו צורך? הרי כולם חושבים שצריך לדאוג לפריפריה ושיש הזנחה רבת שנים ברפואה בפריפריה".
אז המבקרים יגידו לך שסורוקה בבאר-שבע, ברזילי באשקלון וקפלן ברחובות מספיקים.
"גם הטענה הזו אינה נתמכת במציאות. במהלך שנת הפעילות הראשונה של אסותא אשדוד הובהר לנו שהימצאות בית חולים באשדוד עצמה הביאה לטיפול במספר רב מאוד של מקרים רפואיים דחופים שלגביהם אין ספק כי חולים היו נפטרים או שמצבם היה מחמיר מאוד אילו נזקקו להעברה לבתי החולים באזור. הנוכחות של בית החולים באשדוד הצילה חיים של עשרות בני אדם ומנעה נכות פיזית ונפשית מאלפים. בית חולים קרוב זה גם איכות השירות ואי טלטול של חולים, ביניהם ילדים, קשישים ונכים, שנחסך מהם הצורך להגיע לבתי חולים במרחק של כחצי שעה עד שעתיים - הישג נכבד כשלעצמו.
"לדוגמה, חולים רבים שלקו בהתקף לב קשה והגיעו לבית החולים במצב קריטי, ניצלו הודות לצנתור לב בהול תוך מספר דקות. מקרים נוספים לקוחים מתחום הכירורגיה ורפואת הטראומה. למשל, אישה שהגיעה בהלם קריטי בגלל דימום מסיבי לחלל הבטן מקרע ברחם, נותחה מיד וחייה ניצלו - נסיעה לבית חולים מרוחק הייתה עולה בחייה. עיכוב בטיפול בחולים עם שבץ מוחי הזקוקים במהירות לתרופה ממיסת קריש דם, נושא בחובו נזק חד-משמעי. יש הרבה מקרי טראומה קשים שללא טיפול מהיר וממוקד מהווים סכנת חיים שבעבר גבתה מחיר כבד".
אתה אומר בעצם את הסוד הגלוי: ככל שמתרחקים מהמרכז תוחלת החיים יורדת בגלל איכות השירותים הרפואיים.
"בוודאי. בית החולים באשדוד נמצא פחות מ-40 ק"מ ממרכז תל-אביב ומצוי בלבה של פריפריה רפואית. המאפיינים הבולטים של פריפריה רפואית הם זמינות שירותים נמוכה ולצידה תבניות שימוש נמוכות. אנשים פשוט לא טיפלו בבעיות הכרוניות שלהם בגלל בעיית זמינות ומרחק. אנחנו נתקלים בבית החולים באין-ספור מקרים של הזנחה רפואית - בעיקר בסוגיות מורכבות או משולבות שהן בתחום רפואת המומחים. המרחק מבתי החולים האחרים אינו קטן כפי שאחרים מתארים זאת - ובאורח מעשי זה דורש מהאזרחים זמן וטרדה ניכרים, מה שגורם לרבים מתושבי אשדוד וסביבתה להימנע מצריכת שירותים רפואיים. זה תורם לפרופיל תחלואה גבוה יחסית למרכז".
"בית חולים באשדוד הוא צורך אזורי"
באסותא אשדוד, אומר פרופ' שמר, יש את כל הציוד הנדרש כמו באזור המרכז. לדבריו, "בית החולים צויד בכל האמצעים המודרניים לדימות ולטיפול, ונמצא בכשירות גבוהה לטיפול במצבים חריפים ומסכני חיים. הוא מפעיל מנגנונים ייחודיים שאינם מופעלים בישראל כמו כיסוי חדר מיון 24/7 על ידי רופאים בכירים מומחי רפואה דחופה. יתרה מזו, בית החולים מפעיל מנגנונים ייחודיים שאינם פעילים במערכת האשפוז בישראל כמו 'מנהלות מקרה' (Case managers) לחולים מאושפזים, מערך לשיקום בית המאפשר שחרור מהיר של חולים לאחר ניתוח אורתופדי. בית החולים יפעיל בקרוב מערך לאשפוז בית המיועד לספק בבית המטופל מענה רפואי ברמה של בית חולים. עצם הנוכחות של בית חולים מתקדם בעיר אשדוד על מגוון אמצעיו וגישות טיפול חדשניות מהסוג שפירטתי - ישנו, כך אני מקווה, את ה'סצנה' הרפואית ואת האופי הפריפרי של המערכת הרפואית בעיר ובסביבתה".
מה עם חולי סרטן?
"בקרוב נפעיל שירות מתקדם לחולי סרטן, הכולל מכון לרדיותרפיה (הקרנות) שאינו בנמצא בכל המרחב שבין באר-שבע לאזור תל-אביב. השירות יאפשר לחולי סרטן קשים בכל מרחב הדרום לא להיטלטל לטיפול במקום מרוחק".
טוענים ש"גנבתם" רופאים ואחיות, ובכך החרפתם את מצוקת המחסור בכוח-אדם רפואי.
"המחסור החריף של רופאים בישראל ילך ויגדל, והוא אכן מדאיג מאוד - אבל אינו קשור לאסותא אשדוד. כל המבקרים נוטים לשכוח שאסותא אשדוד סונף לבית הספר למדעי הבריאות ולפקולטה לרפואה של אוניברסיטת בן-גוריון. עם פתיחת בית החולים הפקולטה לרפואה מכשירה 120 סטודנטים במקום 90 - גידול של 33%. באסותא אשדוד יש כ-120 מתמחים - כאשר המחסור בתקנים למתמחים בישראל החריף בשנים האחרונות ובוגרי בתי הספר לרפואה מתקשים למצוא מקומות התמחות. וזוהי, כשלעצמה, תרומה חשובה למערכת הבריאות".
מה אתה אומר לאלו שטוענים שמדובר בחברה פרטית שלקחה על עצמה את המכרז - ולכן זו בעיה שלה - והיא צריכה להחזיר את הרישיון?
"אסותא אשדוד הוא בית חולים ציבורי לחלוטין ולא פרטי. הוא צורך אזורי והוא שייך לקהילה. אתה יכול לשאול את יחיאל לסרי, ראש העיר, שאומר שאשדוד אחרי הקמת בית החולים ולפניה היא עיר שונה לחלוטין. אני גאה בבית החולים ואני בטוח שהוא מיזם הבריאות מהמשמעותיים שנבנו בישראל ביובל האחרון. אבל צריך להבין: רפואה עולה כסף, חמלה עולה כסף.
"צורכי הבריאות בעולם כולו ובישראל רק יגברו וילכו, האוכלוסייה גדלה ומזדקנת, הטכנולוגיות הרפואיות מתקדמות באופן מהיר והציבור כבר לא משלים עם שירותי רפואה שאינם זמינים ואינם נגישים - ובוודאי מבקש לקבלם באיכות גבוהה. הקמת בית החולים הציבורי אסותא באשדוד חייבת לשמש כמודל בוחן למדינה. זה בית חולים שנבנה על יסודות מתן שירותי רפואה ציבוריים בלבד - ללא מרכיבי שר"פ או שב"ן - שתורם לחוזק ולמרקם החברתי של העיר אשדוד וסביבותיה. צריך לבחון את יציבותו הכלכלית כמודל להקמת בתי חולים אחרים ולהפיק לקח מהקמתו. אבל בדבר אחד אין ספק - צריך עוד הרבה אסותא אשדוד בישראל".
"מערכת הבריאות תקרוס בתוך עשור. חולים יאושפזו בחדרי האוכל ובמחסנים"
פרופ' שמר מכיר את מערכת הבריאות על בוריה, את יתרונותיה ואת מגרעותיה, ויש כלפיו הערכה רבה במערכת הבריאות. הוא מבקר את המערכת הזו ובמקביל גם משבח את איכותה - ומספק שלל של נתונים כדי לגבות את משנתו. יש לו ניסיון רב ותובנות רבות על מערכת הבריאות.
הוא מספר סיפור שממחיש את מצבה העגום של מערכת הבריאות: "סטודנט לרפואה, שנה שישית, סיפר לי שהוא נדרש לבדוק מטופלת בת 85, שאושפזה בפרוזדור במחלקה לרפואה פנימית בבית חולים גדול במרכז הארץ. הוא פנה לאחות האחראית וביקש פרגוד. 'הצחקת אותי', היא ענתה, 'אין לנו פרגודים במחלקה'. בצר לו, הוא אמר לחולה, 'גבירתי, אני צריך לבדוק אותך ואני הולך לחפש פרגוד במחלקה אחרת'. היא ענתה לו תשובה שצריכה לזעזע כל אחד: 'דוקטור, לא צריך, אני כבר רגילה שמפשיטים אותי לעיני כל ובודקים אותי כאשר כולי מעורטלת'. תאר לך שזו אמא שלך, סבתא שלך, אחות שלך - האדם הכי יקר לך. האישה הזו כבר איבדה את תחושת ההשפלה ומשלימה עמה. יש מחסור בחמלה ואי הזדהות עם סבלו של חולה. זו מערכת הבריאות בישראל 2018".
החולים מחכים חודשים לתור לרופא יוצע
"מחסור חמור בתשתיות ובכוח-אדם"
פרופ' שמר שולף גרף אחרי גרף כדי להמחיש עד כמה מצבנו בכי רע, אך יחד עם זאת מדגיש: "הרפואה בישראל מצוינת, אבל מערכת הבריאות תעמוד בעתיד בפני משברים קשים. מצד אחד, ישראל היא בין המדינות המובילות בעולם במדדי בריאות כמו תמותת תינוקות נמוכה ותוחלת חיים גבוהה. אלא שמצד שני במערכת הבריאות יש קשיים רבים, כמו תורים ארוכים בקופות החולים, צפיפות בלתי נסבלת בבתי החולים, הבאה לידי ביטוי גם בהתפרצות זיהומים ותמותה של אלפי אזרחים שניתן למנוע, היעדר תשתיות ראויות ואלימות בחדרי המיון".
תקציב משרד הבריאות גדל בעקביות בשנים האחרונות. אולי הבעיה היא שהמערכת לא יעילה מספיק?
"הנתונים מדברים בעד עצמם - יש מחסור חמור בתשתיות. שיעור מיטות האשפוז הוא 1.7 מיטות לאלף נפש. שיעור זה ירד בהדרגה והוא נמוך באופן משמעותי מהמקובל במדינות מפותחות, שעומד על 3.7 בממוצע. כמות המיטות אינה מספיקה והיא מביאה לשיעורי תפוסה גבוהים מהרצוי. שיעורי תפוסה גבוהים משליכים באופן ישיר על בריאות האוכלוסייה. מניתוח השינויים הדמוגרפיים הצפויים עולה שיש צורך דחוף בהוספת כ-3,000 מיטות אשפוז כללי - ויש הגורסים שאף יותר.
"תפוסת המיטות עומדת על 92% בהשוואה לשאר מדינות ה-OECD שבהן הממוצע עומד על 77%. לתפוסה הגבוהה יש השלכות רבות על איכות הטיפול ואיכות השירות, כמו זמני המתנה גבוהים במיון (3.79 שעות בממוצע) שעלו בצורה משמעותית לאורך העשור האחרון.
"בניית בית חולים חדש מהמסד עד הטפחות מזמן ההחלטה, דרך המכרז ועד השלמת הבנייה והרצת בית החולים אורכת כ-15 שנים. לכן כבר איחרנו את הרכבת ובעוד כעשור יאושפזו חולים בפרוזדורים, בחדרי אוכל ובמחסנים".
במחסנים? אתה לא פסימי מדי?
"לא, אנחנו במקום רע מאוד מכל הבחינות, בהשוואה בהוצאה הלאומית לבריאות שנמצאת בתחתית. בנוסף, שיעור המימון הפרטי מתוך ההוצאה הלאומית הוא הגבוה מקרב מדינות ה-OECD - 38% לעומת 27.5%, אך הוא נשאר יציב בעשור האחרון במונחים נומינליים.
"אני רוצה לשים דגש על כוח-האדם: ישראל מדורגת בתחתית הרשימה בהשוואה למדינות ה-OECD בכל הקשור לעובדים במערכת הבריאות. שיעור הרופאים והאחיות לאלף נפש בישראל נמוך מאוד. ישראל נמצאת במקום האחרון בקרב מדינות הארגון בשיעור בוגרי בית הספר לרפואה, עם 5.5 בלבד ל-100 אלף תושבים מול ממוצע של 12.1. בנוסף, בישראל יש שיעור גבוה של רופאים מעל גיל 55, מקום שני ב-OECD - אחרי איטליה. קצב פרישת הרופאים צפוי לעלות על קצב כניסת הרופאים החדשים, דבר אשר יגרום להחרפת מצוקת כוח-האדם במערכת.
"בשיעור מספר האחיות לאלף נפש מצבה של ישראל חמור יותר והיא מדורגת בתחתית הרשימה בקרב מדינות ה-OECD עם ממוצע של 4.9 אחיות לאלף נפש מול ממוצע של 9.0. המדינה מנסה כיום להגביר את ההכשרה בתחום אך בקצב בלתי מספק".
"המצב יחמיר עם הזדקנות האוכלוסייה"
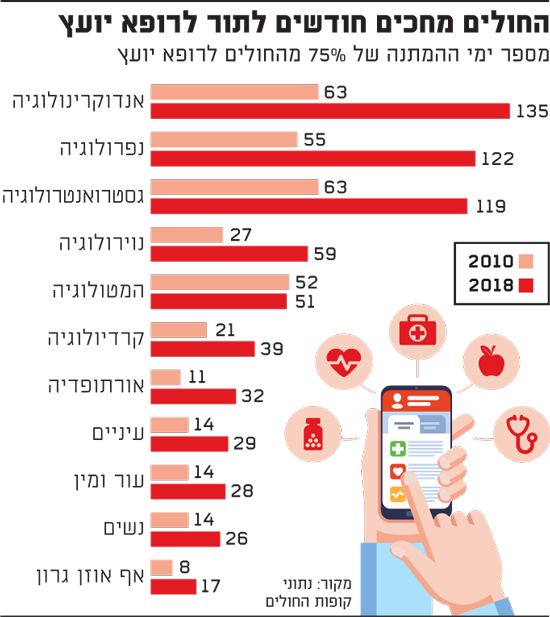
הגרף שמשך יותר מכל את תשומת-הלב שלי הוא בעצם הגרף, המצורף לעיל, שכל אזרח בישראל מכיר על בשרו - זה שמציג את ההחמרה במצב התורים לאורך השנים. "משך ההמתנה לרפואה יועצת גדל משמעותית בין השנים 2018-2010", אומר פרופ' שמר. "כמעט בכל המקצועות - כרבע מהמבוטחים צריכים להמתין לפחות חודש לתור. המצב הזה צפוי להחמיר עם הזדקנות האוכלוסייה - ובפריפריה זה יהיה אף יותר חמור ויגדיל את אי השוויון".
בגרף, המצורף לעיל, מוצג התור החציוני ופרק הזמן שבו נקבעו 75% מהתורים. ניתן לראות ממנו שהייתה עלייה משמעותית בזמן ההמתנה של למעלה מפי 2 בין השנים 2010 ל-2018.
שורה תחתונה: מערכת הבריאות קורסת?
"מערכת הבריאות תקרוס בתוך כעשור. אני לא אוהב להשתמש במושג 'קריסה', אבל אני צופה נסיגה משמעותית באיכות הטיפול והשירות ונסיגה בכל הפרמטרים הטובים שהתהדרנו בהם עד לא מזמן.
"ישראל היא אמנם מדינה צעירה, אך היא מתבגרת במהירות. עד שנת 2027 צפוי מספר האזרחים הבוגרים מעל גיל 65 בישראל לגדול ב-45%, מ-980 אלף כיום ל-1.45 מיליון. שיעורם באוכלוסייה הכללית צפויה להגיע לכ-13% ושיעורם של בני 75 ומעלה צפוי לגדול ב-70% ולהגיע לכ-6.3%. גידול האוכלוסייה והזדקנותה גוררים תחלואה נלווית וריבוי מחלות לנפש - והדבר יביא כמובן להגברת העומס על מערכת הבחירות ולגידול דרמטי בהוצאות.
"בנוסף, מערכת הבריאות מאופיינת בקצב מהיר מאוד של כניסת טכנולוגיות חדשות אשר מייקרות את ההוצאה לבריאות. בשילוב עם השקעה בלתי מספקת של המדינה, מקבלים תמונת מצב מדאיגה מאוד בנוגע לעתיד מערכת הבריאות בישראל".
"מטופלת בת 85 אמרה לרופא שמטפל בה: 'דוקטור, אני כבר רגילה שמפשיטים אותי לעיני כל ובודקים אותי'. היא כבר איבדה את תחושת ההשפלה. זוהי מערכת הבריאות בישראל 2018"