משבר הבריאות העולמי חשף את נקודות התורפה של מערכות הבריאות במדינות מפותחות ומתפתחות גם יחד, ולכן, טוען דוח חדש של הבנק השווייצרי יוליוס בר, יש כאן הזדמנות לשינוי מן היסוד, שלא היה אפשרי קודם לכן. השינוי הזה, אומר מחבר הדוח ד"ר דמיאן נג, אנליסט מחקר הדור הבא בבנק, יקיף את כל רמות הטיפול בבריאות - מרמת המקרו, שבה מגדירים מחדש את מטרות ארגון הבריאות העולמי, ועד רמת המיקרו שבה מאמצים רפואה מותאמת אישית.
ארגון הבריאות העולמי: גוף נחוץ, למרות הביקורת
נתחיל ברמת המקרו. הדוח מתאר את הקשיים שבפניהם עומד ארגון הבריאות העולמי (WHO), גוף שהיה נתון לביקורת בתקופת הקורונה, עד כדי כך שארה"ב, המממנת העיקרית שלו, החליטה לעזוב את הארגון, הפועל מז’נבה.
"כעת ארגון הבריאות העולמי צריך להתמודד לא רק עם פנדמיה מתמשכת אלא גם עם אי-יציבות בתקציב, בתוך שהוא נקלע לקרב בין מעצמות", נכתב בדוח. "לא ברור מה מוטת השליטה שלו. אין לו סמכות לכפות את ההוראות שלו על העולם או יכולת לחייב מדינות החברות בו לחקור את המקור של מחלות זיהומיות. האינטרסים של המדינות החברות עלולים לגבור על שיתוף הפעולה הבינלאומי".
עם זאת, ממשיך הדוח, "דווקא משבר הקורונה הוא הדוגמה לכך שאנחנו חייבים ארגון בריאות עולמי חזק, שיכול להכין אותנו למשברים עתידיים. למזלנו, דעת הקהל בסך הכול חיובית לגבי הארגון במקסיקו (78%), ברזיל (75%), הודו (76%) גרמניה (59%) ספרד (55%) ואפילו ארה"ב (61%). בין המדינות שנבדקו, רק ביפן וברוסיה דעת הקהל היא שלילית יותר מחיובית לגבי הארגון".

ד"ר דמיאן נג, מחבר הדוח של יוליוס בר / צילום: יוליוס בר
לדברי נג, אלה צריכים להיות תפקידיו של ארגון הבריאות העולמי: לתאם בין הצעדים שנוקטות מדינות שונות בנוגע לבריאות הציבור העולמית; לעזור לחלק משאבים רפואיים באופן צודק יותר, לתעדף בין כיווני מחקר שונים; לזהות כיווני מחקר חדשים חשובים ולממן אותם, אם אין להם מימון; לעודד ייצור של ציוד הגנה לרופאים ולציבור; לעודד פיתוח בדיקות, תרופות וחיסונים; ולבצע או לממן ניסויים קליניים עצמאיים.
נג מציין בדוח שהמדינות שנחשבו לפני הקורונה המוכנות ביותר לאסון רפואי לא בהכרח הצליחו להתמודד עם המחלה באופן הטוב ביותר בזמן אמת. לפי מדד Global Health Security לשנת 2019, שפרסמו המרכז האמריקאי למוכנות לאיום גרעיני, מרכז ג’ונס הופקינס לביטחון בריאותי ומחלקת המודיעין של כתב העת Economist, ארה"ב ובריטניה הן המוכנות ביותר לאסון, בעוד ששווייץ, גרמניה, ברזיל וסין דורגו במקומות ה-13, 14, 22 ו-51 בהתאמה. בפועל, התוצאות בארה"ב ובבריטניה היו בין הגרועות בעולם - גם ביחס לגודל האוכלוסייה שלהן וגם אבסולוטית. לדברי נג, על ארגון הבריאות העולמי לשתף פעולה עם קהילת המדע ולטפל בכשלים, אם ישנם כאלה, לקראת משברים עתידיים אפשריים.
רפואה מותאמת אישית: חשיבות הרקע של המטופל
ההשפעה הגדולה ביותר של מגפת הקורונה על מערכת הבריאות היא קפיצת המדרגה שעשו כלי הרפואה מרחוק, הניטור והבינה המלאכותית. ליתר דיוק, אלה לא הכלים עצמם שעשו קפיצה התפתחותית, אלא הפתיחות של מערכת הבריאות להטמעה שלהם.
המשמעות של הטמעה נרחבת של כלי בריאות דיגיטלית היא קפיצת מדרגה גם ברפואה המותאמת אישית, מאחר שהם אוספים ומתעדים מידע רב יותר על כל מטופל.
את החשיבות של טיפול מותאם אישית ראינו כבר בתחילת המגפה עצמה: הטיפול האחיד בחולי קורונה, לפי פרוטוקולים ידועים של טיפול במחלות נשימתיות, למעשה נכשל. התברר שגם למחלה זיהומית הנגרמת מווירוס אחד יש השפעות שונות ומתעתעות על כל מטופל, ולכל אחד מתאים פרוטוקול טיפול אחר, שמביא בחשבון את הרקע שלו. הרופאים, שמצאו את עצמם לראשונה מטפלים באופן יצירתי ללא פרוטוקולים מוכתבים, ומתוך לימוד עמוק של מחלות הרקע שאיתם הגיע המטופל, עשויים להבין את הערך של טיפול כזה גם במחלות אחרות.
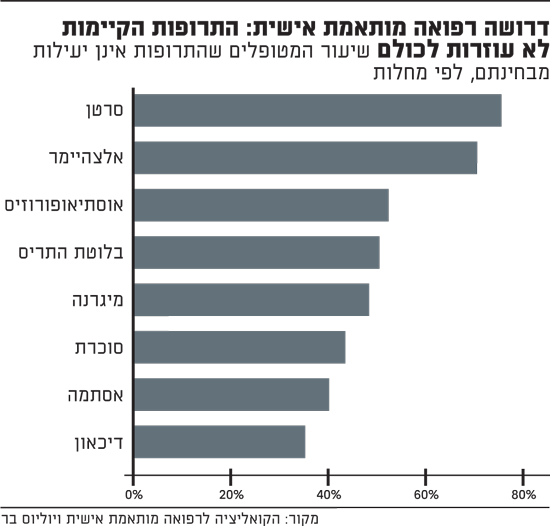
רפואה-מותאמת-אישית-נדרשת-במיוחד-בסרטן
אשפוזי הבית אפשרו למטפלים לראות לראשונה מקרוב את הסביבה שבה המטופל חי ואת האתגרים שלו בהיענות לטיפול - ולהביא אותם בחשבון בבחירת פרוטוקול הטיפול. זהו רכיב ברפואה המותאמת אישית שמדברים על חשיבותו זה שנים, אבל הוא מעולם לא הוטמע באמת. כעת, ייתכן שיהיה לרופאים קל יותר ליישם אותו, אחרי שהתנסו בו במחלת הקורונה.
כך, הקורונה קירבה אותנו למימוש החזון המדובר אך לא מיושם, שבו המטופל במערכת הבריאות אכן ניצב במרכז. מהפכת הגנום, שהתרחשה בשני העשורים האחרונים, מאפשרת לאסוף בקלות גם מידע גנטי על מטופל ולשפר עוד יותר את האופן שבו נתפר הטיפול לכל אדם.
אם בעבר נהוג היה להבדיל בין מחלות מידבקות למחלות לא מידבקות, שחלקן נובעות מסגנון חיים, הרי שהקורונה הפגישה ביניהן: רוב הנפטרים והחולים במצב קשה סבלו ממחלות רקע שחלקן הגדול הן תוצאה של "מגפות סגנון חיים", כמו מחלות לב, סוכרת, השמנה, מחלות ריאות הנגרמות מעישון או לחץ דם גבוה. לכן הדוח צופה שהרפואה תתמקד בעתיד בתחומים אלה, בעיקר על ידי התערבות התנהגותית בכלים דיגיטליים, ותוך התייחסות להבדלים גנטיים שהופכים אנשים מסוימים פגיעים יותר למחלות רקע כאלה.
מאחר שהגיל מתגלה כמחלת הרקע המסוכנת ביותר, הדוח צופה גם שטיפולים להאטת מנגנוני ההזדקנות יהפכו פופולריים יותר בעתיד.
נגישות לרפואה: כישלון הטיפול באוכלוסיות חלשות
עד שנצליח להאט את ההזדקנות, דרושים פתרונות טובים יותר למגורים ולסיעוד של אנשים בסוף ימיהם. בזמן המגפה, נחשפו בתי האבות כמוסדות שמתקשים מאוד להגן על דייריהם מפני מגפות ולאפשר להם איכות חיים סבירה. לפי הדוח, הטכנולוגיה של הבריאות הדיגיטלית עשויה לאפשר למבוגרים רבים יותר להתבגר בביתם או בקהילות קטנות של חברים, ולא במוסדות דמויי בית חולים.
כשל נוסף שחשפה הקורונה ביתר שאת הוא האי-שוויון ברפואה. בחלק מהמדינות טיפול רפואי טוב אינו נגיש לשכבות העניות יותר, ועלותו גבוהה מאוד, גם עבור מי שכן מצליח לרכוש אותה.
העול הכלכלי והעול הפסיכולוגי הנובע מהעול הכלכלי הם אדירים, נכתב בדוח. 85% מהאמריקאים ענו בסקר שנערך לאחרונה כי עלויות בריאות הן הדאגה הגדולה ביותר שלהם. ושוב, העולם מחכה לפתרון באמצעות רפואה דיגיטלית, הצפויה לאפשר איכות טיפול טובה יותר בעלויות נמוכות יותר, ובתוך כך להפחית את השחיקה של של כוח האדם המטפל.
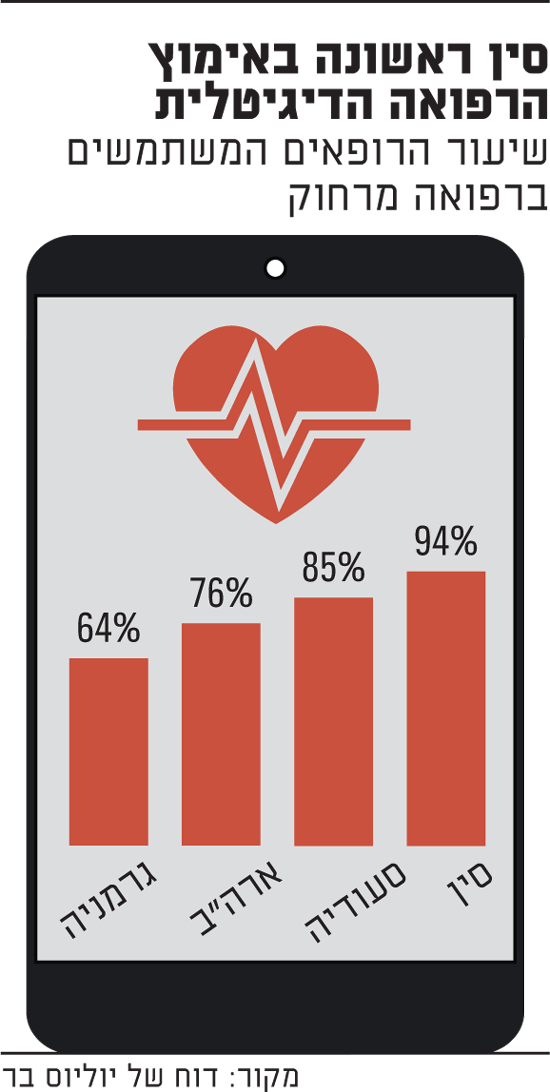
מדינות-עם-קהילות-כפריות-מאמצעות-מהר-יותר-בריאות-דיגיטלית
בסין, בגלל האתגרים הייחודיים הכרוכים בטיפול בחולים בקהילות הכפריות, שברובן אין רפואת קהילה מתפקדת, כ-94% מהרופאים כבר משתמשים ברפואה מרחוק, לעומת 76% בארה"ב, 64% בגרמניה ו-85% בסעודיה.
"המהירות שבה מדינות מסוימות יאמצו את כלי הבריאות הדיגיטלית תהיה תלויה באתגרים הייחודיים העומדים בפני מערכת הבריאות שלהן יותר מאשר במשאבים העומדים לרשות המדינה", כותב נג בדוח.
סין כבר הטמיעה מערכות איכון דיגיטליות כדי להתמודד עם מגפת הקורונה. מערכות כאלה נמצאות בשתי אפליקציות שאי-אפשר לחיות בלעדיהן בסין, WEChat ו-Alipay. המערכת משלבת מידע על שכונת המגורים של האזרח, תשובות לשאלון תסמינים, מפגשים עם חולים מאומתים ועוד. על בסיס זה כל אזרח מקבל קוד: אדום לאדם חולה או מחכה לתוצאות בדיקה; צהוב לאדם שחייב להיות בבידוד; ירוק לאדם חופשי. לפקחי קורונה ושוטרים יש אפשרות לבדוק את הקוד של כל אדם ולעצור או לקנוס אותו אם אינו עומד בתקנות.
בסינגפור נקטו גישה מעט שונה: כל אדם מקבל מכשיר שאינו מקושר לטלפון שלו ולזהות שלו, אך מאותת לו אם הוא היה ליד מכשיר של אדם שאחר כך זוהה כחולה. למדינות נוספות כמו שווייץ וגרמניה יש אפליקציות מעקב, אך הן ממעטות להשתמש בהן בגלל שיקולי פרטיות.
הגישה הסינית זכתה לביקורת מבחינה אתית, אך הסינים ממשיכים להשתמש בה וכנראה ישתמשו בה בעתיד הקרוב. בכל מקרה, היא מראה לאן הטכנולוגיה יכולה להגיע.
לתשומת לבכם: מערכת גלובס חותרת לשיח מגוון, ענייני ומכבד בהתאם ל
קוד האתי
המופיע
בדו"ח האמון
לפיו אנו פועלים. ביטויי אלימות, גזענות, הסתה או כל שיח בלתי הולם אחר מסוננים בצורה
אוטומטית ולא יפורסמו באתר.